La santé au travail est au cœur de l’actualité depuis l’impact de la crise sanitaire liée au Covid-19, et plus récemment avec la loi pour renforcer la prévention en santé, entrée en vigueur le 31 mars 2022.
Au carrefour de plusieurs disciplines, la santé au travail est en constante évolution et les pratiques professionnelles se transforment. Quels sont les termes à connaître et les acteurs majeurs ? Quelles sont les actions de prévention qui font leur preuve ?
Découvrez les réponses aux questions essentielles dans ce guide pratique mis à jour chaque année.
- La santé au travail : définition et grands principes
- Les acteurs·trices de la santé au travail
- Les chiffres de la santé au travail
- Un cadre réglementaire en mouvement
- Les déterminants de la santé au travail
- Idées et exemples d’action de prévention en santé au travail
- Se former et s’informer sur la santé au travail
La santé au travail : définition et grands principes
La santé au travail s’attache à éviter la dégradation de l’état de santé du fait du travail et s’appuie sur les principes de prévention, en particulier la prévention dite primaire, qui vise à réduire ou supprimer les facteurs de risque.
Cette approche classique dite approche par les facteurs de risque est l’héritière d’une histoire du travail marquée par l’industrialisation, la vie ouvrière, et les grandes avancées sociales (loi sur les accidents du travail, création de la sécurité sociale en 1945 et de la médecine du travail en 1946, directive européenne sur la prévention des risques professionnels en 1989). Progressivement, le législateur est venu renforcer la protection des salarié.es, intégrant la prévention des risques psycho-sociaux dans les années 2000.

Toutefois, acteurs de terrain et chercheurs constatent les défaillances des pratiques de prévention centrées sur les seuls risques et d’autres approches complémentaires sont apparues comme la santé environnementale, la qualité de vie au travail ou la promotion de la santé, pour tenter d’agir plus efficacement sur le bien-être des salariés.
🔍 Pour approfondir : De la prévention des risques à la promotion de la santé : les nouveaux outils de la santé au travail
Si l’approche par les risques reste encore dominante en santé au travail, on l’a encore constaté avec la gestion du Covid-19 (mesures d’hygiène, port du masque, gestes barrière, campagnes de vaccination), certaines voix s’élèvent pour aborder aussi la prévention sous l’angle du renforcement du système immunitaire et d’une approche plus globale intégrant la santé mentale ou l’environnement.
🔍 Pour approfondir : One health : vers une approche intégrée Santé et Développement durable
Les acteurs.trices de la santé au travail
Le déploiement des services de santé au travail a progressivement entraîné une spécialisation accrue au cours des dernières années avec le recours à des expertises variées : psychologues du travail, ergonomes, préventeurs.trices, etc…
Nous observons aussi aux Ateliers Durables l’augmentation du nombre de professionnel.les de tous horizons, qui ont choisi de se spécialiser dans la santé au travail (nutritionnistes, ostéopathes, naturopathes, addictologues, sophrologues…).
Le rapport Lecocq sur la santé au travail en 2018 a pointé le morcellement des acteurs, le manque de coopération entre eux, mais aussi la frustration qu’elle engendre chez les professionnels :
- les services de santé au travail (médecins, services inter-entreprises…), désormais dénommés SPST, et les équipes HSE dans les entreprises assurent majoritairement une fonction de suivi et de contrôle. La prévention reste portion congrue, malgré les réformes récentes (réforme de la médecine du travail). On associe toujours la santé à l’hygiène et la sécurité, et les mesures de protection individuelles dominent les actions collectives de prévention.
- la Direction d’entreprise s’assure du respect de la réglementation, mais ne trouve pas dans les services existants une rétribution à la hauteur des cotisations versées. D’ailleurs, les entreprises qui peuvent se le permettre développent leur propre réseau de prévention en interne.
- les services RH montent progressivement en puissance à travers les thématiques des RPS et de la QVT. La santé devient un enjeu RH à plusieurs niveaux : lutte contre l’absentéisme, amélioration de la marque employeur, motivation et engagement des équipes. Toutefois, leur ambition et leur légitimité sont souvent remises en cause dès que leurs projets touchent à des enjeux organisationnels plus importants (aménagement des espaces, réorganisation des équipes et de la production).
- le CSE : les représentants du personnel accueillent désormais une commission SSCT (santé, sécurité et conditions de travail) et disposent d’un pouvoir d’alerte et d’enquête s’ils constatent des manquements graves. Toutefois, nombre d’élus s’inquiètent du manque de moyens et de formation pour mener à bien leur mission
- enfin les salarié.es disposent d’un filet de sécurité en cas d’accident, se soumettent à la visite médicale, mais ne sont pas accompagnés sur des enjeux essentiels de santé. Troubles du sommeil, fatigue, stress, mauvaises habitudes alimentaires, sédentarité pèsent pourtant sur leur santé à long terme, comme sur leur efficacité professionnelle.
🎙️ Lire mon interview dans Actuel HSE : “Santé au travail : Tout ne se joue pas dans l’enceinte de l’entreprise”
 Stand dégustation "petit-déjeuner alternatif" organisé par notre nutritionniste
Stand dégustation "petit-déjeuner alternatif" organisé par notre nutritionniste
D’autres acteurs interviennent également à l’extérieur de l’organisation :
- les acteurs institutionnels comme l’Anses, l’Anact et le réseau des Aract, OPPBTP, INRS, ou le réseau des CARSAT (Caisse d’assurance retraite et de la santé au travail) sur les accidents du travail.
- les branches professionnelles, qui ont été très actives par exemple dans l’élaboration et la mise en œuvre de mesures de prévention contre la Covid-19.
- les mutuelles : Depuis le 1er janvier 2016, tous les employeurs sont obligés d’instaurer une complémentaire santé collective au profit de leurs salariés. Parmi les principales mutuelles d’entreprises, on retrouve Harmonie Mutuelle, Malakoff Humanis, Solimut, Aesio, Adrea Mutuelle, Apicil, Klesia ou encore le petit dernier Alan.
- les intervenant.es en prévention des risques professionnels (IPRP) indépendants et les cabinets et agences spécialisées en santé au travail.
👁️ Décryptage : SPST, IPRP, DUERP… 5 acronymes sur la santé au travail à connaître
Les chiffres de la santé au travail
Voici 10 chiffres clé en matière de santé au travail, qui donnent la mesure des progrès à acomplir.
- On compte environ 650.000 accidents du travail chaque année (contre 1 million dans les années 50), alors que le nombre de salariés a doublé dans l’intervalle (source : Assurance Maladie, 2020, Risques professionnels).
- Près de 15 % des accidents graves et mortels surviennent au cours des trois premiers mois suivant l’embauche (source : Assurance Maladie, 2008, Accueil des jeunes et nbouveaux embauchés)
- Le risque routier demeure la 1ère cause de mortalité au travail, devant les chutes de hauteur et de plain-pied (source : Assurance Maladie, 2020, L’Essentiel 2020, Santé et sécurité au travail)
- Les TMS constituent 87 % des déclarations de maladies professionnelles (source : Assurance Maladie, 2020, L’Essentiel 2020, Santé et sécurité au travail)
- Un tiers des salariés sont exposés à au moins un produit chimique et 10 %, soit 1,8 million de personnes, à au moins un produit cancérogène. (source : Darès, 2017, Enquête SUMER)
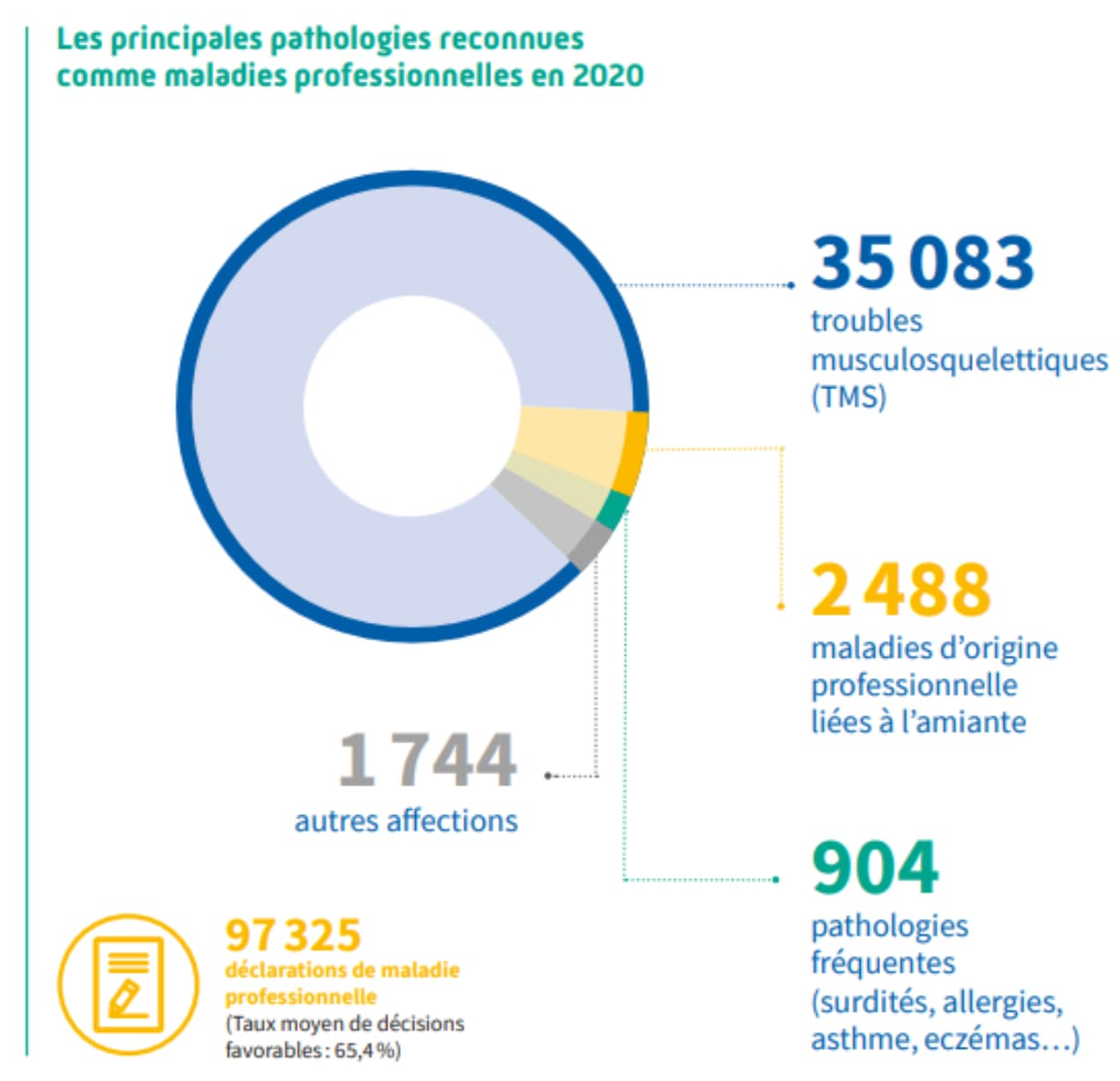 Assurance Maladie, 2020, L’Essentiel 2020, Santé et sécurité au travail
Assurance Maladie, 2020, L’Essentiel 2020, Santé et sécurité au travail
- Les secteurs d’activité qui cumulent la plus grande fréquence d’accidents avec un indice de gravité élevé sont : la construction, l’agriculture, les industries extractives, le travail du bois, les transports et les déchets.
- Entre 2019 et mai 2021, le risque de dépression a doublé, avec une dégradation plus forte de la santé des télétravailleurs. Source : Darès, 2021, Quelles conséquences de la crise sanitaire sur les conditions de travail et les risques psycho-sociaux ?
- Un homme cadre a une espérance de vie supérieure de 6,5 ans à un ouvrier (84 ans contre 77,6 ans). L’écart est de 3 ans entre les femmes cadres et les ouvrières. Source : INSEE, 2016, Enquêtes et études démographiques
- La fréquence des affections psychiques est entre une fois et demie et deux fois supérieure chez les femmes par rapport aux hommes pour la tranche 40-49 ans. Elles se concentrent sur 3 secteurs d’activité qui ont en commun un lien avec le public : le secteur médico-social, le transport de personnes et le commerce de détail (Assurance Maladie, 2018, Affections psychiques : enjeux et actions)
La santé au travail : un cadre réglementaire en mouvement
Les principes généraux
Le cadre législatif et réglementaire autour de la santé au travail s’est progressivement étoffé avec les années. Certains textes restent indispensables à connaître.
Le Code du Travail pose notamment l’obligation pour chaque employeur de prendre les mesures nécessaires pour assurer la sécurité et protéger la santé physique et mentale des salariés (art. L 4121-1 à -5). La jurisprudence a par la suite élargi la portée de la loi en considérant qu’il s’agit d’une obligation de résultats et pas uniquement de moyens. En résumé, il ne suffit pas de se mettre en conformité, il faut s’assurer qu’on parvient à l’objectif visé.
Le Code du Travail précise également les 9 principes généraux à mettre en oeuvre dans les démarches de prévention :
- Éviter les risques
- Évaluer les risques qui ne peuvent pas être évités
- Combattre les risques à la source
- Adapter le travail à l’Homme
- Tenir compte de l’évolution de la technique
- Remplacer ce qui est dangereux par ce qui l’est moins
- Planifier la prévention en intégrant technique, organisation et conditions de travail, relations sociales et environnement
- Donner la priorité aux mesures de protection collective
- Donner les instructions appropriées aux travailleurs
L’INRS propose une série de vidéos pédagogiques pour illustrer chacun de ces principes.
À la suite de l’évaluation des risques, l’employeur doit donc mettre en œuvre les actions de prévention, et l’ensemble doit être retranscrit dans le Document Unique d’Évaluation des Risques Professionnels (DUERP).
D’autres textes réglementaires précisent les responsabilités, les règles et les normes à respecter s’agissant de facteurs de risque spécifiques, et notamment :
- les types d’activité : manutention, travail en hauteur, travail sur écran…
- les modes d’organisation du travail : travail de nuit, travail posté…
- les facteurs ambiants comme le bruit
- les relations de travail : situations de discriminations, harcèlement, violences sexuelles et sexistes
🔍 Pour approfondir : Harcèlement, discriminations, sexisme : 8 définitions RH à connaître
La réglementation sur les RPS
Les RPS, risques psychosociaux, n’ont pas de définition juridique mais rentrent dans le cadre des risques professionnels, et doivent donc être évalués. Depuis 2008, quatre Accords Nationaux Interprofessionnels (ANI) sont venus construire progressivement un cadre de prévention et d’action pour les organisations. Dans la fonction publique, plusieurs circulaires ont également précisé les conditions d’application.

Enfin, il faut rappeler que la réglementation française s’inscrit dans un ensemble législatif européen avec la directive-cadre de 1989 en matière de santé et de sécurité́, mais aussi des accords cadres par exemple sur le stress au travail ou le harcèlement au travail.
La loi santé au travail du 2 août 2021 : quelles nouveautés ?
La nouvelle loi sur la santé au travail (loi n° 2021-1018 du 2 août 2021) vise à renforcer la prévention au travail, notamment en rapprochant la santé au travail de la santé publique et de la médecine de ville.
Les principales nouveautés sont les suivantes :
- Les services de santé au travail (SST) changent de nom et se nomment désormais services de Prévention et de santé au travail (SPST). Ils devront mettre en place un socle de services sur 3 axes : la prévention des risques professionnels, le suivi individuel des salariés et la prévention de la désinsertion professionnelle.
- Un « passeport de prévention » a vu le jour en octobre 2022. Il permet de recenser les attestations, certificats et diplômes obtenus par les salariés à des formations relatives à la santé et sécurité au travail.
- La QVT intègre à présent plus explicitement les conditions de travail. On parle maintenant de QVCT.
- La notion de harcèlement sexuel est renforcée, et intègre désormais les propos et comportements sexistes répétés.
- Le CSE doit désormais être consulté sur le DUERP et les entreprises de plus de 50 salariés doivent établir un programme annuel de prévention des risques professionnels et d’amélioration des conditions de travail (PAPRIPACT).
- Une visite médicale de mi-carrière à 45 ans est instaurée pour anticiper le vieillissement et adapter les exigences du poste de travail, ainsi qu’un « rendez-vous de liaison» lorsqu’un arrêt de travail dépasse 30 jours.
- La communication entre médecin du travail et médecin traitant est facilitée, si le salarié l’accepte.
Le 4ème Plan Santé au travail (2021-2025)
La mise en application de cette loi au 31 mars 2022, suit de peu la publication du quatrième Plan Santé au Travail. Ce document pose le cadre de l’action publique et propose une lecture plus pratique et problématisée des enjeux de santé au travail. Ce plan marque un renouvellement dans la culture santé au travail, en intégrant mieux les inégalités sociales de santé au travail, la santé des femmes, la multi-exposition ou les maladies cardio-vasculaires dans la logique de prévention.

👉 Télécharger le 4ème Plan Santé au Travail (2021-2025)
Les déterminants de la santé au travail
La notion de “déterminant de santé” s’est développée en santé publique pour désigner les facteurs personnels, sociaux ou environnementaux qui ont une relation de causalité avec la santé. On les représente généralement ainsi :
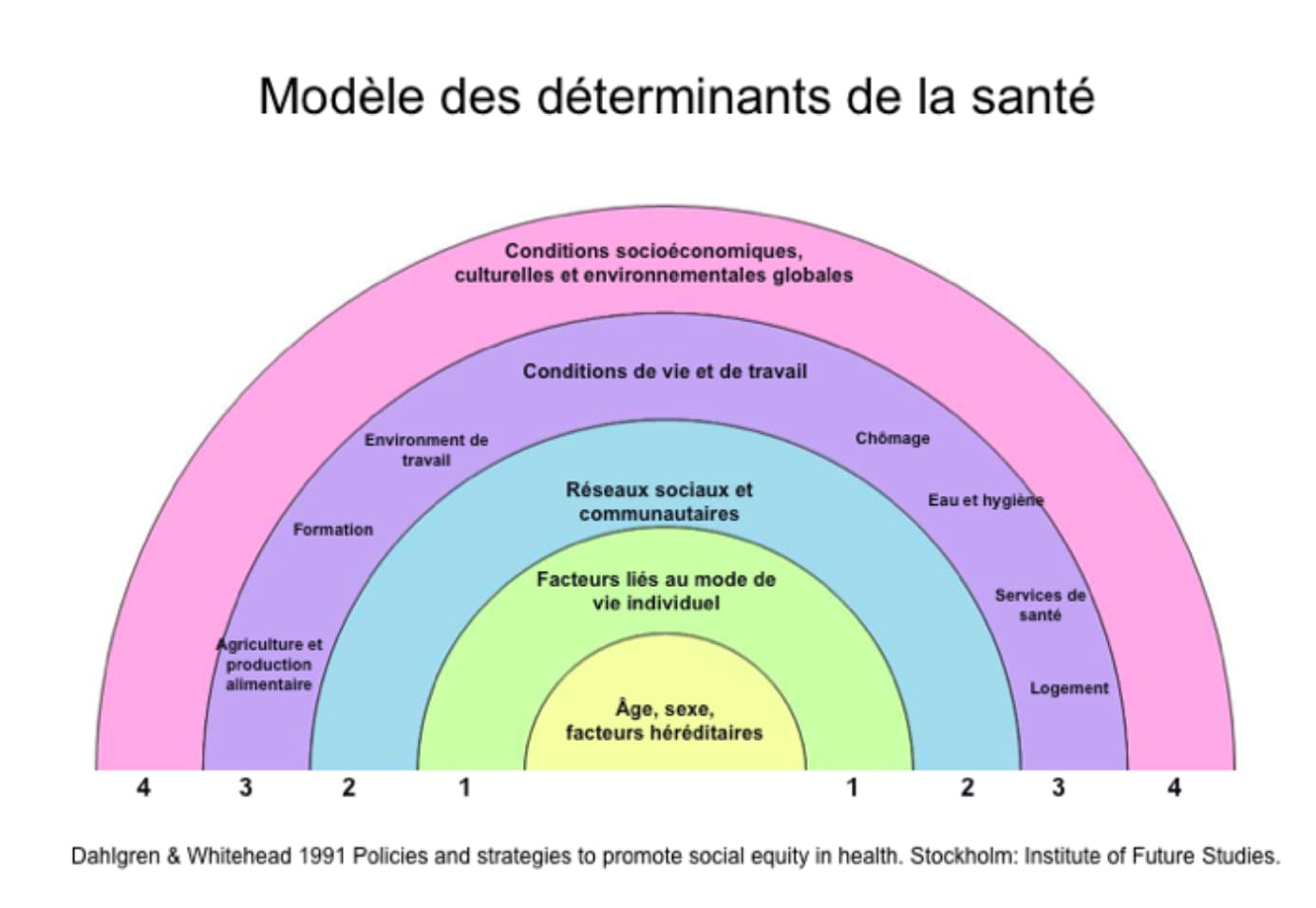
Notre état de santé au travail repose aussi sur une série de déterminants sociaux, personnels, professionnels, certains liés à notre environnement de vie ou de travail, d’autres à nos comportements. Dans le Guide de la QVT, nous recensons 7 dimensions principales, qui permettent d’agir sur le bien-être des salariés : le contenu du travail, les relations aux collègues, les relations à la hiérarchie, l’environnement de travail, la relation à l’organisation, l’équilibre vie pro-vie perso, et l’équilibre personnel.
Choisissons de porter notre attention sur certaines dimensions cruciales et encore peu explorées de la santé au travail.
L’alimentation
Portées par l’intérêt croissant du public pour le manger mieux manger sain, certaines entreprises ont découvert que nos assiettes constituaient un levier insoupçonné de cohésion et de performance des équipes. Beaucoup d’actions simples peuvent être mises en oeuvre pour améliorer la nutrition au travail.
📘 Lire le Guide : Alimentation et Travail : 15 idées pour agir en profondeur
La lutte contre la sédentarité
L’inactivité physique et la sédentarité sont considérées comme le principal paramètre de morbidité évitable dans le monde (source : OMS). Le développement du télétravail et l’allongement du temps sur écran ont accéléré le phénomène. De nombreuses entreprises ont commencé à agir sur ce nouveau fléau, avec un certain succès.
👉 Découvrir l’atelier Sédentarité : Savoir se préserver en télétravail
Les pratiques addictives
Qu’il s’agisse d’addiction au tabac, à l’alcool, au cannabis ou aux écrans, certains mécanismes communs agissent et pèsent sur la santé au travail. L’alcool au travail en particulier est un sujet complexe et encore largement tabou (voir notre article : Alcool en entreprise : 6 questions pour comprendre et agir). Dépistage, prévention et formation constituent un premier triptyque utile pour construire des actions. Le Le portail Addict’Aide Pro propose des fiches claires et détaillées sur les addictions au travail. Proposer des actions de sensibilisation sur les addictions reste un exercice compliqué, comme nous l'explique notre intervenante Alice Denoize dans cette interview.
La santé environnementale
Si le risque chimique en entreprise est bien identifié et mieux évalué, notamment depuis le scandale de l’amiante, d’autres facteurs d’exposition liés à l’environnement existent et sont moins documentés. La qualité de l’air intérieur dans certains espaces de travail, le contact avec des perturbateurs endocriniens ou des agents chimiques ont un impact reconnu sur la prévalence des cancers. Agir pour la santé des travailleurs, c’est aussi sensibiliser sur ces facteurs de risque moins connus, à l’occasion d’Octobre Rose ou de la Semaine du Développement Durable.
⚕️ A lire : Octobre Rose et Movember : comment sensibiliser aux cancers dans son entreprise
Idées et exemples d’actions de prévention en santé au travail
Pourquoi agir sur la santé au travail ?
Le coût des accidents et des maladies professionnelles s’élève à 54 millions de journées de travail perdues par an. Au-delà du poids économique, une mauvaise gestion de la santé des travailleur.euses produit une série de problèmes en chaîne : hausse du turnover, ralentissement de la productivité, usure professionnelle, démotivation des équipes et dégradation de l’image d’employeur.
Évaluer la rentabilité des actions de prévention reste une opération complexe. L’étude la plus complète, menée par l’Association Internationale de la sécurité sociale en 2011 auprès de 300 sociétés dans 15 pays, conclut que les entreprises peuvent espérer un retour de 2,20 € par euro investi dans la prévention.
Ce bénéfice suit une logique de rendements décroissants : plus l’entreprise est en retard sur ces sujets, plus les actions menées auront un avantage direct sur l’activité. Le bien-être des salarié.es serait en effet à l’origine de plus de 25% des variations de performance entre employé.es (Wright, 2010).
Évaluer la santé au travail : quels outils ?
Comme d’autres processus de l’entreprise, les politiques de santé au travail ont tout intérêt à s’inscrire dans un schéma d’amélioration continue. Cette logique se retrouve dans la norme ISO 45001 relative à la santé au travail mais aussi dans les autres référentiels d’élaboration du document unique ou de prévention des RPS.
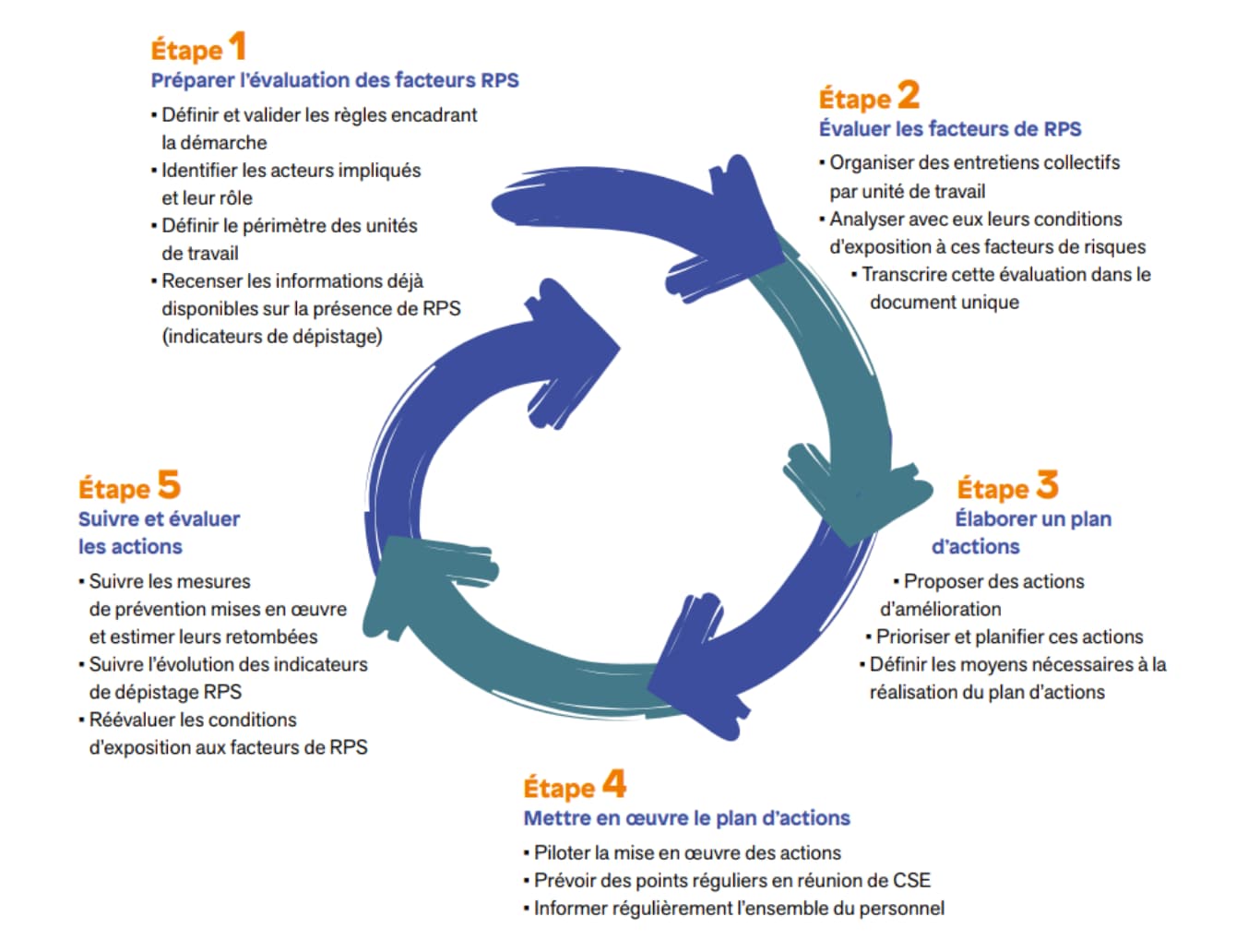
La phase d’évaluation est particulièrement critique. L’outil RPS-DU développé par l’INRS établit par exemple à partir de 26 questions une grille d’évaluation des facteurs de RPS. D’autres outils existent, de l’analyse des situations aux entretiens individuels ou collectifs, pour mieux comprendre les irritants mais aussi les ressources dont on dispose au travail. L’évaluation de la santé au travail et l’élaboration d’indicateurs suppose de s’interroger aussi sur les objectifs qu’on se fixe.
🔍 Approfondir : Questionnaire et mesure de la QVT : 5 questions avant de se lancer
Comment améliorer la santé au travail ?
Une fois le diagnostic posé vient le moment de sa mise en œuvre. La difficulté consiste à ne pas trop s’éparpiller et concentrer ses forces dans la bonne direction.
Dans notre article 6 pistes d’actions pour la santé au travail, nous détaillons une série d’idées et de recommandations :
- partir des attentes actuelles des salariés
- penser la santé des salariés en lien avec les nouvelles formes d’organisation du travail
- renforcer le “pouvoir d’agir” des salarié.es sur leur travail
- former l’ensemble de l’entreprise à la qualité relationnelle
- identifier les publics fragiles visibles et invisibles
- intégrer la santé au travail à la RSE
Concrètement, les actions de prévention peuvent ensuite prendre plusieurs formes :
- aménagement des locaux et des conditions de travail pour les rendre plus favorables à la santé
- animation périodique de formation, d’ateliers prévention ou de stand-conseil de sensibilisation sur la santé au travail
- accompagnement individuel par des professionnel.les de santé : médecins, infirmier.es, psychologues…
- organisation d’une journée dédiée à la santé au travail
👉 Agir : Journée santé au travail : quel programme ? quel budget ?
Par exemple, nous travaillons chaque année avec le groupe CFAO autour d’une journée “Health by CFAO”, qui mixe différents formats et attire de nombreux collaborateurs : ateliers, stand-conseil, visites-conseil sur les postes de travail, consultations individuelles. D’autres entreprises font le choix d’une conférence mensuelle en ligne ou d’un “café prévention” qui permet de discuter entre collègues des solutions à mettre en œuvre.
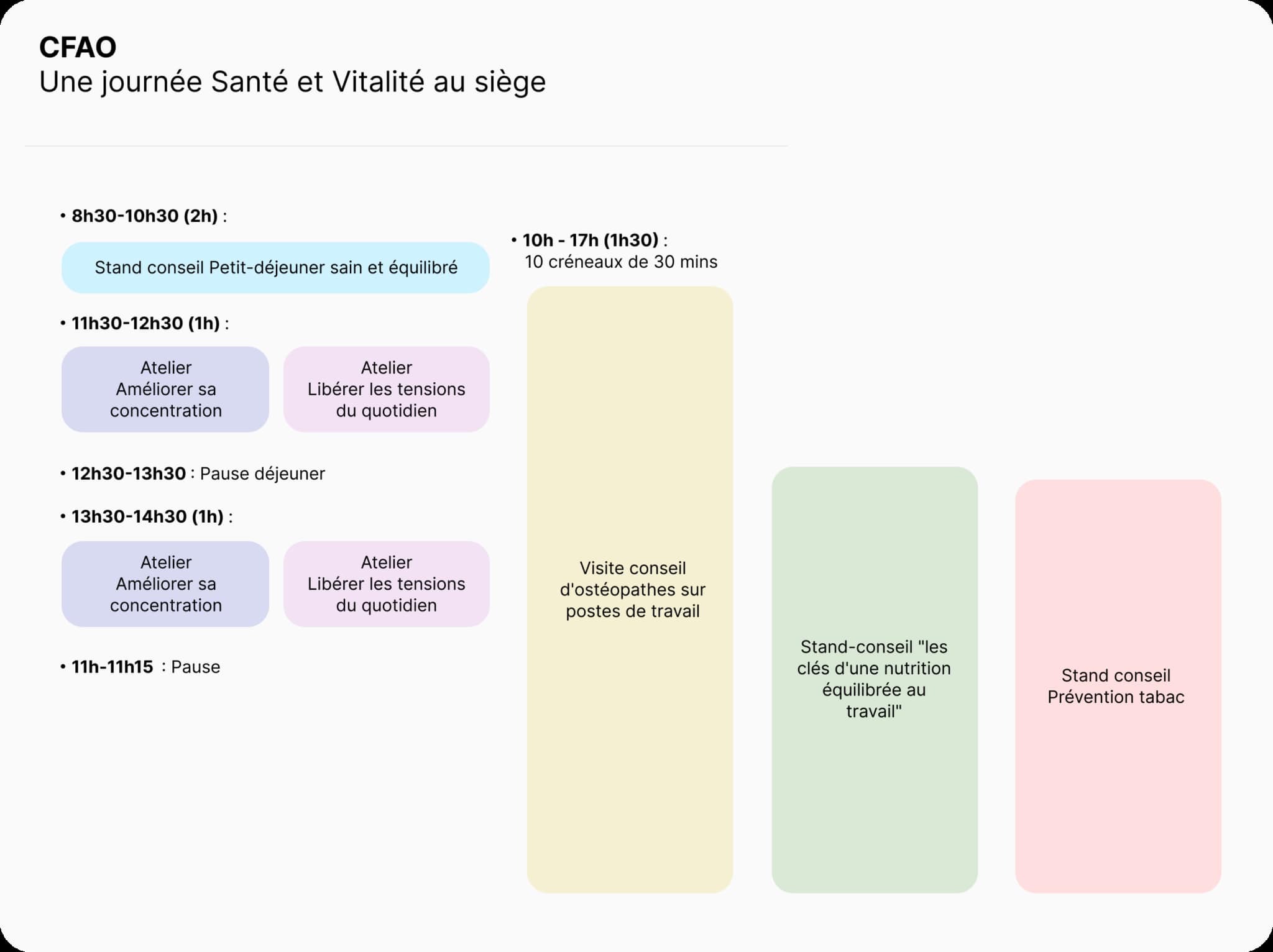
Programme de la journée bien-être au travail de CFAO
La création d’un passeport de la prévention prévue par le PST 4 devrait prochainement permettre de mieux tracer l’ensemble des actions suivies par les équipes dans le temps.
L’une des difficultés généralement soulevées par ces actions concerne la légitimité de l’entreprise à aborder des sujets de santé, qui relèvent parfois de la sphère personnelle. C’est notamment le cas des addictions (alcool, tabac…) pour lesquelles les formats classiques peinent à attirer les publics cibles.
⚕️ Approfondir : Addictions au travail : quelle prévention ciblée ?
Il apparaît donc essentiel de mixer des actions collectives et des mesures d’accompagnement personnalisées vers les publics les plus à risque. Dans cette perspective, notre équipe a élaboré une service innovant de téléconsultations anonymes dédié à la santé et au bien-être des salariés, baptisé Alio.
💡 Découvrir : ALIO, le 1er service de téléconsultations dédié à la QVT
 Nos intervenants en prévention santé varient les formats pour plus d'efficacité.
Nos intervenants en prévention santé varient les formats pour plus d'efficacité.
Se former et s’informer sur la santé au travail
Comparer les formations en santé au travail
De nombreux dispositifs de formation continue et des diplômes universitaires existent aujourd’hui pour acquérir les compétences nécessaires dans divers champs de la santé au travail (médecine, psychologie du travail, ergonomie, QHSE…).
Le CNAM propose par exemple différentes formations et master en santé au travail, tout comme l’AFPA, l’Université de Rennes 2 ou encore de Lyon 3.
Pour les personnes qui souhaitent acquérir les notions de base, l’INRS a développé un module elearning de 8h gratuit intitulé “Acquérir les bases en prévention des risques professionnels”. L’INRS propose par ailleurs plus d’une centaine de formations plus spécialisées par type de risque, secteur ou métier dans son catalogue de formation santé au travail.

Ces formations s’adressent aux personnes qui souhaitent se spécialiser dans le domaine, mais aussi aux RH, aux encadrants, aux consultants ou aux membres du CSE qui depuis la loi du 2 août 2021 doivent désormais accéder à une formation minimale de cinq jours sur la santé et les conditions de travail, s’ils exercent leur premier mandat.
Beaucoup de ces formations restent encore très imprégnées d’une unique approche par les risques, et il est conseillé de regarder en détail le contenu pour voir si des éléments comme la santé globale, les déterminants de santé ou la QVCT sont bien intégrés dans les cursus. L’ouverture récente d’une chaire de santé intégrative au CNAM témoigne d’un changement de culture en la matière, mais les résistances sont encore nombreuses et l’approche pluridisciplinaire fait souvent défaut dans les cursus actuels.
Les médias et sites pour s’informer sur la santé au travail
De nombreux médias, revues scientifiques et magazines traitent de la santé au travail, là encore souvent en relayant l’actualité et les travaux d’une discipline spécifique : ergonomie, psychodynamique du travail, risques chimiques, etc…
Néanmoins, certains médias adoptent un discours plus large et permettent via des newsletters ou un abonnement d’accéder à des contenus très intéressants et fouillés, pour réaliser sa veille en matière de santé au travail.
Voici une série de titre sélectionnés par notre rédaction, qui pourront vous aider dans votre quête d’information :
- l’INRS
- l’ANSES
- Actuel HSE
- Officiel Prevention
- Santé au travail
- Preventica
- Stimulus conseil, le blog du cabinet Stimulus
- La revue Travailler de Cairn Info
- Souffrance et travail
- Addict’aide Pro (addictions en milieu professionnel)
- Prévention BTP (prévention dans le secteur BPT)
- Blog QHSE (blog dédié au management qualité, HSE, digitalisation)
- Le blog de Carpentier (blog management de la santé au travail et des ressources humaines)
🔍 Approfondir : Découvrez notre sélection des 12 meilleurs médias sur la santé au travail








